|
肛管直肠压力测定
(anorectal manometry)
1、机制
肛门内、外括约肌是构成肛管压力的解剖学基础。在静息状态下,肛管压力的约80%是由内括约肌张力收缩所形成,其余20%是外括约肌张力收缩所构成。在主动收缩肛门括约肌的情况下,肛管压力显著升高,其产生的压力主要由外括约肌收缩所形成。因此,在静息及收缩状态下测定肛管压力,可了解肛门内、外括约肌的功能状态。在测定肛管直肠压力的同时,还可测定直肠肛管抑制反射(rectoanal inhibitory reflex,RAIR)、肛管高压区(high pressure zone,HPZ)长度(亦称肛管功能长度)、直肠感觉容量及最大容量、直肠顺应性(compliance,C)等多项指标。
肛管直肠压力测定的仪器很多,但原理相同,均由测压导管、压力换能器、放置放大器及记录仪四部分组成。测压导管根据压力传导介质的不同,可分为充液式及充气式,目前多以小直径、充液式、多导、单气囊导管为常用(图1)。压力换能器的功能是将测得的压力信号转换为电信号。因换能器输出的电信号较小,必须通过前置放大器进行放大,并通过计算机进行数字显示及分析处理。测定技术一般采用拉出测定法(pull-through technique)。

图1 多导、充液式、单气囊测压导管
2、检查前准备
患者一般无需特殊准备。检查前1~2h嘱患者自行排便,以免直肠中有粪便而影响检查。同时,不要进行灌肠、直肠指诊、肛门镜检查,以免干扰括约肌功能及直肠粘膜而影响检查结果。检查者应事先调试好仪器,检查时一些必要的用品,如消毒手套、注射器、石蜡油、卫生纸、布垫等应放置在方便处,以便随时取用。
3、检查方法
(1)肛管静息压、收缩压衣肛管高压区长度测定 患者取左侧卧位,右髋关节曲屈,将带气囊的测压导管用石蜡油润滑后,轻轻分开臀缝,将导管缓慢插入肛管,使肛管测压孔进入达6cm。采用拉出测定法,每隔1cm分别测定距肛缘6~1cm各点压力。肛管静息压为安静状态下肛管内各点压力(图2),肛管收缩压为尽力收缩肛门时肛管内各点压力(图3)。静息状态下肛管直肠测定的各点压力中,与邻近数值相比,压力增加达50%以上的区域称为肛管高压区,其长度即为肛管高压区长度。

图2 肛管静息压
从左至右表示距缘6~1cm肛管各点静息压
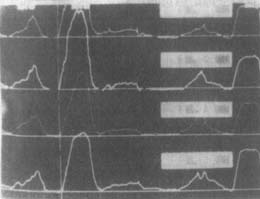
图3 肛管收缩压
图中高尖波形为缩肛时肛管压力升高情况
(2)直肠肛管抑制反射(RAIR)向连接气囊的导管快速注入空气约50~60ml,出现短暂的压力升高后,肛管压力明显下降,呈陡峭状,然后缓慢回升至原水平(图4)。出现上述变化即称为直肠肛管抑制反射存在。

图4 直肠肛管抑制反射
图中浅背景区为肛管压力变化波形
(3)直肠感觉容量、最大容量及顺应性测定 向气囊内缓慢注放生理盐水,当患者出现直肠内有异样感觉时,注入的液体量即为直肠感觉容量(Vs),同时记录下此时直肠内压(P1)。继续向气囊内缓慢注入液体,当患者出现便意急迫,不能耐受时,注入的液体量即为直肠最在容量(Vmax),同样记录下此时的直肠内压(P2)。直肠顺应性是指在单位压力作用下直肠顺应扩张的能力。故直肠顺应性(C)可按以下公式计算:

4、肛管直肠压力测定的正常参考值及临床意义
(1)正常参考值 由于目前国际上尚缺乏统一肛管直肠测压仪器设备及方法,故不同医疗单位的参考值有所不同。同时还应根据患者具体情况综合分析,不能孤立地根据数值进行判断。肛管直肠测压各正常参考值见表1。
表1 肛管直肠测压正常参考值
| 检查指标 |
正常参考值 |
| 肛管静息压 |
6.7~9.3kPa |
| 肛管收缩压 |
13.3~24.0kPa |
| 直肠肛管抑制反射 |
存在 |
| 直肠顺应性 |
2~6mlH2O/cm |
| 直肠感觉容量 |
10~30ml |
| 直肠最大容量 |
100~300ml |
| 肛管高压区长度 |
2.0~3.0cm(女性),2.5~3.5cm(男性) |
(2)肛管直肠测压的临床意义 肛门失禁患者肛管静息压及收缩压显著下降,肛管高压区长度变短或消失;直肠肛管周围有刺激性病变,如肛裂、括约肌间脓肿等,可引起肛管静息压升高;先天性巨结肠前些天患者直肠肛管抑制反射消失,直肠脱垂者该反射可缺乏或迟钝;巨直肠患者直肠感觉容量、最大容量及顺应性显著增加;直肠炎症性疾病、放疗后的组织纤维化均可引起直肠顺应性下降。肛管直肠测压还可以对术前病情及手术前、后肛管直肠括约肌功能评价提供客观指标。如肛裂病人术前行肛管测压检查,对静息压明显升高者行内括约肌切断术,可取得较好疗效,否则效果不佳;对肛门失禁行括约肌修补或成形术患者,于手术前、后作肛管测压检查,可观察术后肛管压力回升及高压区恢复情况,为临床上疗效判断提供客观依据。
|




