|
早期大肠癌
早期大肠癌的定义虽未完全确定,但目前渐趋于一致。即癌瘤局限于大肠粘膜及粘膜下层,且无淋巴结转移,谓之早期大肠癌。此概念是从胃癌引伸而来,但又与早期胃癌不同,因大肠粘膜层几乎无淋巴供应,所以当肿瘤扩散至粘膜下层时,淋巴结转移的危险性也就极小,而胃粘膜淋巴供应丰富,局限于粘膜的胃癌产生淋巴结转移的危险性较大。
过去曾根据Dukes分期,把Dukes A期作业早期癌,但Dukes A期指肿瘤局限于肠壁的一大组肿瘤,肿瘤的浸润程度不同,其转称率有明显差别。我国大肠癌临床病理分期将Dukes A期再分成三个亚期:A 0 期:病变局限于粘膜浅层未超过粘膜肌层;A 1 期:病变侵犯粘膜下层;A 2 期:病变已侵犯固有肌层。A 1 期的淋巴转移率与A 2 期有明显区别。Morson报告侵犯肌层者淋巴转移率12%,因此A 2 期不能和为早期癌,而早期癌只能限于A 0 期及A 1 期。
一、临床病理特点
㈠发现率
早期大肠癌发现率近年来有所增加。高桥孝报告东京癌研究所治疗的大肠癌病例中,1970年以前早期病例占9.9%,但1971~1984年底增于28.8%。
㈡形成
早期大肠癌基本上都是隆起型病变,凹陷形少见。晶体丸山将分为:息肉隆起型(Ⅰ型):又分为有蒂型(Ⅰp)和亚蒂或广基型(Ⅰs),多为粘膜层癌。扁平隆起型(Ⅱa),肉眼观多为分币状,多为粘膜下层癌。盘状隆起型(Ⅱa+Ⅱc),肉眼观如小盘状,边缘隆起,中心凹陷,此型仅少见于粘膜下层癌(图1)。国外曾统计113例早期大肠癌中:Ⅰ型占77%,Ⅱ型占15%,Ⅱa+Ⅱc占8%。
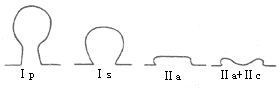
图1 早期大肠癌的大体类型示意图
㈢大小
早期大肠癌直径多为1~2cm,>3cm较少见。狞谷涼等报告45例,<1cm占15.6%,1~2 cm占53.3%,2~3cm占20%,>3cm占11.1%。
㈣分布
以直肠及乙状结肠占大多数,其他肠段少见。有人报告62例早期大肠癌,位于直肠者46例(74.2%),盲肠至隆吉肠11例(11.7%),乙状结肠5例(8%);腹膜返折以上10例,腹膜返折以下36例。
㈤组织学类型
早期大肠癌的组织类型中,以高分化的乳头状腺癌和中分化的管状腺癌居多。周锡庚报告62例中,腺癌占44例,乳头状癌14例,粘液腺癌4例。
㈥主要临床症状
早期大肠癌症状不明显,结肠癌早期可轻度腹痛,大使习惯改变及腹痛,直肠癌中期可有便血,粘液便及大便次数增多。
二、普查与早期诊断
早期发现赖于普查,如上海纺织工业局开展多部位癌的普查,发现大肠癌142例,其中早期癌占27%。渐江省海宁县大肠癌普查,发现75例,其中20例毫无症状,有的直肠癌仅几mm大小。普查不可能对所有人群都进行检查,普查对象多限于有危险因素的人群。目前认为下列因素者为高危人群:
①生活在大肠癌的高发区成人;
②长期进高脂肪低纤维膳食者;
③有大肠癌家族史者;
④大肠癌根治术后;
⑤曾患大肠腺癌者、家族性结肠息肉病、Gardner综合征;
⑥血吸虫病患者;
⑦肠道长期炎性病变者;
⑧盆腔接受放射治疗者;
⑨曾有子宫、卵巢和乳腺癌患者;
⑩胆囊切除者。
凡有以上线索者都应进行初筛性检查。
普查方法 大肠癌的普查一般分两步:
第一步:对高危人群行初筛性检查,常见的方法为大便隐血试验、直肠指诊及肿瘤标记物检查等。
第二步:对初筛检查阳性或初筛阴性而有明显症状的高危人群行精确诊断,如内镜检查、钡灌肠检查及腔内B超检查等。
纤维结肠镜 有报道用纤维结肠镜发现早期大肠癌36例。全部病例均因有不同程度便血、粘液便及大便次数增多而进行纤维结肠镜检查。术后病理学证实癌局限于粘膜层者32例,粘膜下层者4例。平均年龄50.3岁(22~76岁)。男女各18例。位于直肠11例,乙状结肠4例;1~2cm 19例,2~3cm 10例,>3cm 3例。
X线 有报道24例早期大肠癌的X线表现:①有蒂息肉隆起型5例(20.8%)。②无蒂息肉隆型14例(58.3%)。③扁平隆起型3例(12.5%)。④扁平隆起溃疡型2例(8.3%)。癌灶<1cm 4例(16.7%);1~1.9cm 11例(45.8%);2~2.9cm 6例(25%);>3cm 3例(12.5%)。癌变位于直肠5例,直肠、乙状结肠交界处4例,乙状结肠7例,降结肠3例,横结肠2例,升结肠2例,盲肠1例,以直肠与乙状结肠最多,共16例(66.6%)。腺癌13例,粘液腺癌2例,绒毛状腺瘤癌变3例,管状腺瘤癌变6例。其中粘膜内癌17例,粘膜下层癌7例。
三、治疗
早期大肠癌的手术方式主要根据病变3的部位、范围、大小、深度、分化程度及有无转移等来进行。如限于粘膜层的有蒂的肿瘤恶变适于用内窥镜摘除;对于粘膜层无蒂息肉型或扁平隆起型则作局部切除(经肛门)或局部肠段切除(经腹部)。如恶性度高,病变范围大而又未能判定有无深层扩散或淋巴结转移者,则必须行根治性切除(Miles手术或Dixon手术)。
有报道早期结肠直肠癌62例,占大肠癌5.06%(62/1226)。其中结肠癌16例,直肠癌46例。46例直肠癌中,40例作了根治性手术(20例为保留肛门的手术),仅6例为局部切除术(也保留了肛门),故总的保留肛门手术占56.52%。
局部切除应注意以下方面
①切除边缘应超过肿瘤边缘1cm以上;
②术后对标本进行仔细的病理检查,以确定癌肿的浸润深度、恶性度、切缘是否有侵犯;
③如病理发现切缘有癌存瘤、切除深度未达到固定肌层、具有淋巴管的癌浸润、是低分化或未分化的组织类型者,应考虑是否再扩大切除或行根治术;
④切除术后应密切随访在最初的2年内应3个月复查1次,其后3年每6个月检查1次,以后要每年检查1次。一旦复发,应考虑扩大切除或根治术。
经内镜肿瘤切除术:在早期大肠癌,可经内镜摘除、遇灼、激光切除,其适应证:
①局限于粘膜的息内样肿瘤;
②肿瘤较小或肿瘤蒂部较快细者;
③不能耐受手术者。
但有以下的缺点:
①切除往往不彻底;
②只能切除肠壁病变,对肠壁外的病变不能处理,治疗时也无法了解肠壁外的情况;
③可能发生出血、穿孔等并发症。
Baron(1995)报告155例早期直肠癌行局部切除治疗,计切除91例,圆套烧灼44例,电灼20例,术后有42例标本病理检查有病变,21例行延期作根治性手术,前者生存率为94.1%,而后者为55.5%,因此局部切除术后检查若发生有病变,应立即行根治性切除术。
四、预后
早期大肠癌的5年生存率为95%~100%。有报告62例,粘膜层癌(A 0 期)5年、10年96.6%。尽管如此,仍有局部复发后远处转移的可能,因此,术后必须加强随访以便及时发现复发病灶和进一步处理。
|




