|
大肠多发性原发癌
大肠是仅次于皮肤或乳房的多原发癌的好发部位,随着癌肿发病率增高,病人生存时间延长,大肠多发性原发癌已引起人们的重视,近年来有较多的报告。
国外文献报告,大肠癌病人中约2%~12.3%有多原发大肠癌,约3.8%~7.8%患其他器官的癌。有人综合国外文献中13 516例大肠癌,其中即有579例(4.2%)多原发癌。我国约有1.7%~9.4%的大肠癌患者同时发生多原发大肠癌。
一、病因
目前仍不清楚,可能与种族、遗传、免疫功能低下、生活环境或与某些促进因素有关。
二、诊断标准及分类
㈠大肠癌患者的肠外原发癌
原发癌的诊断标准目前国际上普遍接受1932年Waren及Gates所制定的标准:
①每个肿瘤必须是恶性;
②每个肿瘤具有特殊的病理形态;
③必须排除其为转移性。
这是多原发癌的诊断标准。
㈡大肠多原发性癌
文献上对多原发性大肠癌的诊断标准为:
①每个病灶经病理检查证实为恶性;
②癌灶间有正常肠粘膜的肠壁相隔(一般以≥5cm为限);
③肿瘤与正常粘膜间应有异型细胞及异型腺体所构成的移行带;
④每个癌灶均为浸润癌(即除外原位癌);
⑤需除外一癌灶为另一癌灶的转移或复发癌;
⑥除外家族性腺癌病或溃疡性结肠炎的多原发癌。
㈢同时或异时多原发癌
在不同的大肠部位同时或诊断相距不足6个月发生2个以上的癌,称同时多原发癌(Synchronous carcinoma);癌肿在不同时期相距6个月以上在不同大肠部位出现,称异时多原发癌(Metachronous carcinoma)。有的资料认为:同时多原发癌的生存率要比异时多原发癌要高些。但若有明显的淋巴转移,则预后不佳。大肠癌病人也可先后患其他器官恶性肿瘤。如上海肿瘤医院949例大肠癌根治性切除的病人中,有37例(3.9%)患其他器官恶性肿瘤。其中22例患在肠癌之前患有其他器官癌;2例患大肠癌的同时患其他恶性肿瘤;13例大肠癌术后患其他器官肿瘤。
三、诊断
诊断大肠癌时,应想到有同时存在两个以上原发灶的可能,术中应检查整个肠段;如钡灌肠发现结肠癌,还应作直肠指检和乙状结肠镜检查,以免遗漏低位癌;反之,直肠癌确诊后,也必须作钡灌肠或纤维结肠镜检查,以排除直肠以上第2、3原发癌。
有人曾分析消化道多原发癌的X线诊断及漏诊原因:
①虽属两个原发癌,肉眼观察与X线检查像是一个肿块,只有病理检查才能作出正确诊断。
②临床医生对多原发癌认识不足,仅做消化道部分检查,而对另一个原发癌则未进行X线检查。
③放射科医生在检查过程中仅满足于发现一个原发癌,而忽视了系统、全面检查。
④两个原发癌均已报入片内,但阅片时只注意大而明显的肿瘤,忽视了小的早期癌肿。
因此临床医生必须熟悉以上情况,以免将第2个原发癌误诊为复发癌或转移灶而放弃积极的治疗。对已行根治术的大肠癌病人,术后要早期随访,头3年要每6个月检查1次,凡大肠癌术后有症状的患者,都应积极进行检查,以便及早发现第2原发癌。上海长海医院报告以纤维结肠镜随诊152例大肠癌术后患者,发现异时癌10例、12个癌灶,11个癌灶获再次手术切除机会;10例中8例属Dukes B期,而其中无症状者4例,均属Dukes Badad期,而其中无症状者4例,均属Dukes B期;同时还了现吻合口复发5例,大肠息肉47例(71枚)。因此大肠癌术后应定期随访,这是提高大肠癌治愈率的主要措施之一。
四、治疗
大肠多原发癌的治疗和第1原发癌相同,往往需要根治或尽可能切除原发病灶,如能及时发现新的原发早期癌,治疗效果较好,治愈率可达70%~90%。
对结肠多原发癌的切除范围,目前仍有两种看法:一些人认为在第2次原发癌手术时,应将第1次手术剩下的结、直肠全部切除,理由是去除全部的结肠及直肠,不会再患结肠多原发癌,可以获得长期生存。但也有人认为少切则组织损伤小,也保留了正常排便功能,以兔人工肛门给病人带来痛苦,后一种处理必须依靠术后的长期随访以便早期发现,早期治疗。
五、预后
一般大肠多原发癌的治疗效果与单发性大肠癌相似或稍差,5年生存率在36%~37%。同时性多原大肠癌预后比异时性差,而异时性与单发性相似。由息肉而致的多原发癌,预后较好。对大肠癌患者的肠外多原发癌,其预后则与肠外原发癌预后有关。由于对肿瘤患者术后随访制度的加强和完善以及对多原发癌的认识与重视,早期再发癌将日益增多,大肠多原发癌的预后将迅速改善。上海长海医院自1963~1980年共收治大肠多原发癌9例。4例为同时性多原发癌,只1例术后1年死亡,3例为异时性多原发癌,只1例术后1年死亡;另2例各生存4年及8年仍健在;2例既同为同时性双为异时性多原发癌,1例术后1年死亡,另1例至今仍生存,已20年,现将典型病例报告于下:
六、典型病例
男,37岁,便血入院。钡灌肠检查见盲肠外有一6cm×4.5cm不规则充盈缺损,升结肠近端有一3cm×3cm×2.5cm充盈缺损,疑为粪块。钡灌肠诊断为盲肠腺癌(图1)。于1975年11月行右半结肠切除回肠横结肠端端吻合术。术后病理检查:见盲肠有一个5cm×7cm×8cm肿块,标本剖开邮盲肠有一溃疡型癌,升结肠根部亦有息肉状肿块,病理诊断为盲肠腺癌溃疡形成;升结肠外为杨梅状乳头状瘤恶变。1年后病人感左下腹痛,排便困难并有肿块,临床病理诊断为转移性结肠癌行保守治疗,但病人梗阻症状持续加重,于1977年5月行剖腹探查,术中见乙状结肠癌致结肠梗阻,行乙状结肠部分切除,隆、乙状结肠端端吻合。病理检查为乙状结肠腺癌,侵及肌层并有溃疡形成,肠系膜淋巴结未见转移。1978年因肠梗阻住院,经非手术治疗10d无效。剖腹证实为粘连性小肠梗阻,行小肠内固定术。1979年又因呕血入院,经保守治疗后治愈,胃镜诊断十二指肠溃疡。1989年又因腹部肿块入院,经结肠双对比及全消化道造影(图2),横结肠见一腔内占位性病变,约3cm×5cm,边缘光滑清晰,加压后呈“◎”形;结肠远端与小肠吻合附近有一狭窄段,长约2.5cm,形态僵硬,固定不变,意见为横结肠多发性癌。1989年8月将病变结肠及回肠部分切除,行回肠及横结肠端端吻合。病理报告:回结肠吻合口粘液腺癌,横结肠中分化腺癌。术后至今已6年余,仍健在,并可坚持全天工作。1994年7月其长子(25岁)因患者升结肠癌入院行右半结肠切除,回肠端端吻合术。病理诊断为结肠腺癌,淋巴结阴性0/11。
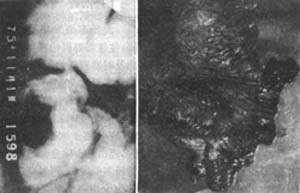
图1 大肠同时性及异时性多原发癌
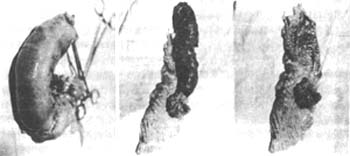
图2 第二次手术(1977年)肿瘤上端全为粪块阻塞
本例教训:
①第一次手术为盲肠及升结肠同时性多原发癌,但X线检查将升结肠肿瘤误认为粪块,幸好行右半结肠切除,将两个肿瘤同时切除。
②第二次手术为昬性多原发癌,但术前先误诊为转移癌,延误手术治疗达2个月,直到发生部分性肠梗阻,才予手术。
③第三次手术为粘边性完全性小肠梗阻,术前也疑为肿瘤复发,未能进行早期手术治疗。
④第四次住院为十二指肠溃疡出血,也曾疑为肿瘤,进行保守治疗,而痊愈。第五次住院为横结肠癌,经手术治愈。
本例先后三次患同时性及异性结肠多原发癌,经手术治疗,术后效果良好,生存时间从第一次手术到进行分析已20年,说明结肠多原发癌也可有较好的预后。其长子也患结肠癌,为Dukes B期,显著与遗传有关。因此对大肠癌患者,特别是结肠多原发癌者,要注意家系调查及随访。
|




